Подробнее экстракорпоральном оплодотворении: |
|
. Извлечение яйцеклеток. Ультразвуковой датчик с прикрепленной к нему специальной пункционной иглой вводится во влагалище. Врач осторожно прокалывает самые большие фолликулы и собирает созревшие яйцеклетки. Вся процедура проводится амбулаторно. Во время сбора яйцеклеток женщина находится в состоянии легкого медикаментозного сна (для анестезии применяются вводимые внутривенно препараты, успокаивающие и расслабляющие нервную систему).
. Получение сперматозоидов. Сперматозоиды либо извлекают из эякулята, либо, при отсутствии или недостаточном количестве сперматозоидов в эякуляте, их "добывают" непосредственно из яичка или из придатка яичка. Сперматозоиды не обязательно использовать сразу после извлечения из организма: их можно заморозить и хранить в специальных резервуарах - при этом после размораживания все их свойства восстанавливаются.
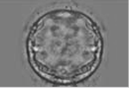
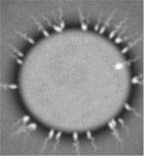
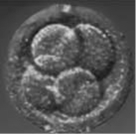
. Сортировка яйцеклеток и сперматозоидов. Под микроскопом отбираются наиболее зрелые и качественные яйцеклетки. Сперматозоиды помещаются в водную среду, причем самые жизнеспособные и подвижные тут же "устремляются в плавание" (затем их вылавливают), а малоподвижные остаются на месте. . Оплодотворение яйцеклеток и культивирование эмбрионов. После того как яйцеклетки поживут 4-6 часов в инкубаторе, в специальных культуральных чашках с питательной средой, к ним подсаживают подготовленные сперматозоиды (причем на одну яйцеклетку приходится от 50 000 до 100 000 сперматозоидов). Сперматозоиды облепляют яйцеклетку и выделяют фермент, который помогает им проникнуть внутрь. "Стремятся" все, но получится это только у одного. Как только один из сперматозоидов оказывается внутри, срабатывает барьер, перекрывающий доступ оставшимся "на воле". Проникший внутрь сперматозоид (мужская гамета) и ядро яйцеклетки объединяются. Оплодотворение произошло - две клетки слились в одну. Клетка начинает делиться. Через 48-72 часа эмбрионы состоят из 4-8 клеток и готовы к переносу в организм женщины.
. Перенос эмбрионов в полость матки проводят с помощью специального катетера. Для увеличения шансов на успех, как правило, вводятся 2-3 эмбриона. Эта процедура безболезненна. После успешного переноса врач назначает препараты, поддерживающие развитие эмбрионов (прогестерон, хорионический гонадотропин - ХГ). Через две недели определяют уровень ХГ в крови. Через три недели плодное яйцо можно увидеть с помощью УЗИ. После переноса нескольких эмбрионов в полость матки возможно замораживание оставшихся и хранение их в течение длительного времени для последующего использования в том случае, если не удастся сохранить данную беременность. Использование замороженных эмбрионов позволяет женщине избежать повторной гормональной стимуляции яичников, равно как и процедуры пункции яичников.
Результативность процедуры ЭКО зависит от лаборатории, где ее осуществляют. В среднем в мире она составляет от 20 до 40%. Однако беременность при ЭКО имеет свои особенности. Во-первых, зачастую при женском бесплодии гормональные механизмы женской репродуктивной системы оказываются не в состоянии должным образом поддерживать беременность, и приходится в течение большей части, а то и всей беременности назначать соответствующую заместительную гормональную терапию. Тем не менее, остается повышенная вероятность самопроизвольного прерывания беременности. Во-вторых, после ЭКО чаще, чем обычно, наступает многоплодная беременность. Это связано с тем, что в полость матки переносят несколько эмбрионов, чтобы увеличить вероятность имплантации. Многоплодная беременность довольно часто (до 50% случаев) осложняется самопроизвольными выкидышами и преждевременными родами. Для того чтобы снизить вероятность невынашивания, после срока 10 недель беременности может производиться редукция "лишних" плодов (остановка развития плода путем пункции плодного мешка под контролем УЗИ). Чтобы повысить вероятность наступления беременности с помощью метода ЭКО, в матку женщины, как правило, переносится несколько эмбрионов (не более трех). Иногда это может привести к развитию многоплодной беременности. |